Zioła na uspokojenie – naturalna pomoc w zarządzaniu stresem
 Komu z nas nie towarzyszy codzienny stres? Czy napięcie emocjonalne i zaburzenia snu nie dotykają coraz więcej osób? Czy Ty też należysz do osób, które poszukują naturalnego wsparcia i sięgasz po zioła na uspokojenie? Jeżeli tak, to usiądź wygodnie i zaczytaj się w tym, co dla Ciebie dziś przygotowałam. Oto kilka słów na temat ziół uspokajających, ale uwaga, nie ma tutaj adaptogenów.
Komu z nas nie towarzyszy codzienny stres? Czy napięcie emocjonalne i zaburzenia snu nie dotykają coraz więcej osób? Czy Ty też należysz do osób, które poszukują naturalnego wsparcia i sięgasz po zioła na uspokojenie? Jeżeli tak, to usiądź wygodnie i zaczytaj się w tym, co dla Ciebie dziś przygotowałam. Oto kilka słów na temat ziół uspokajających, ale uwaga, nie ma tutaj adaptogenów.
Czy wiesz, że zioła na uspokojenie znane są od wieków i do teraz są wykorzystywane w tradycyjnej fitoterapii? Ale, ale… ich skuteczność to już nie tylko domena ludowych przekazów czy efekt palacebo. Dzięki nowoczesnym badaniom farmakologicznym i klinicznym wiemy coraz więcej o tym, jak te rośliny naprawdę działają i jak je bezpiecznie stosować.
Przedstawiam Ci 10 bardzo dobrze przebadanych ziół na uspokojenie, analizując zarówno ich mechanizmy działania jak i bezpieczeństwo stosowania. Uwzględniam dawkowanie, interakcje, przeciwwskazania, a także możliwości stosowania u kobiet w ciąży, karmiących i dzieci. Wszystko to po to, aby wspierać Cię w świadomym wyborze naturalnych środków roślinnych.
Top 10 ziół na uspokojenie
- Melisa lekarska
- Kozłek lekarski
- Lawenda wąskolistna
- Męczennica cielista
- Szafran uprawny
- Chmiel zwyczajny
- Werbena pospolita
- Rumianek pospolity
- Dziurawiec zwyczajny
- Serdecznik pospolity
Zioła na uspokojenie – jak działają?
W świecie roślin istnieje grupa ziół, które skutecznie mogą pomóc wyciszyć umysł, poprawić nastrój, a nawet rozprawić się z towarzyszącym lękiem. Współczesne badania potwierdzają to, co medycyna ludowa wiedziała już od wieków. Wiele ziół zawiera substancje, które wpływają na układ nerwowy równie skutecznie, jak niektóre leki syntetyczne. Jakie mechanizmy za tym stoją? Które związki chemiczne odpowiadają za takie działanie? Jak wpływają na stres, lęk i nastrój?
Wzmacnianie układu GABA-ergicznego – naturalne wyciszenie
Wiele ziół na uspokojenie działa poprzez wzmocnienie aktywności GABA (kwasu γ-aminomasłowego). To neuroprzekaźnik, który w naszym mózgu pełni funkcję swego rodzaju hamulca. Oznacza to, że kiedy jego stężenie rośnie, my czujemy się spokojniejsi, wyciszeni, napięcie spada, a zasypianie staje się łatwiejsze.
Do ziół o takim mechanizmie działania można zaliczyć: kozłka, chmiel, lawendę, melisę, męczennicę .
Wpływ na serotoninę, dopaminę i noradrenalinę – naturalny antydepresant
Niektóre zioła pomagają podnieść stężenie także innych neuroprzekaźników odpowiedzialnych za dobre samopoczucie, motywację i energię. Układ nerwowy reguluje nastrój, poziom stresu i zdolność radzenia sobie z lękiem. Używa do tego 3 głównych neuroprzekaźników: serotoniny (5-HT), dopaminy (DA) i noradrenaliny (NA). Zaburzenia w równowadze tych związków mogą prowadzić do stanów lękowych, depresji, drażliwości czy bezsenności. Część ziół wpływa właśnie na te neuroprzekaźniki. Działają one podobnie jak leki z grupy SSRI/SNRI (selektywne inhibitory wychwytu zwrotnego serotoniny/inhibitory wychwytu zwrotnego serotoniny i noradrenaliny), ale łagodniej i wolniej.
Uwaga! Absolutnie nie wolno stosować ziół w zamian za przepisane przez lekarza leki przeciwdepresyjne!
Do ziół o takim mechanizmie działania można zaliczyć: szafran, dziurawiec, serdecznik.
Ochrona komórek nerwowych – naturalna tarcza przeciw stresowi
Stres oksydacyjny uszkadza neurony i zwiększa podatność na depresję i lęki. Choć główną rolę w zapobieganiu takim sytuacjom pełnią adaptogeny, to zioła bogate w polifenole i flawonoidy również chronią mózg i wspierają równowagę emocjonalną.
Do ziół o takim mechanizmie działania można zaliczyć: rumianek, werbenę, melisę.
Wpływ na oś stresu HPA (podwzgórze-przysadka-nadnercza) i układ autonomiczny
Kolejny mechanizm działania ziół na uspokojenie pomaga wyciszyć reakcję stresową. Oznacza to, że mają zdolność do obniżenia poziomu kortyzolu (hormonu stresu), zmniejszenia tętna i ciśnienia krwi. Dzięki temu działają kojąco nie tylko na psychikę, ale i ciało.
Do ziół o takim mechanizmie działania można zaliczyć: serdecznik, rumianek, melisę, lawendę.
Związki aktywne – co stoi za takim działaniem ziół uspokajających
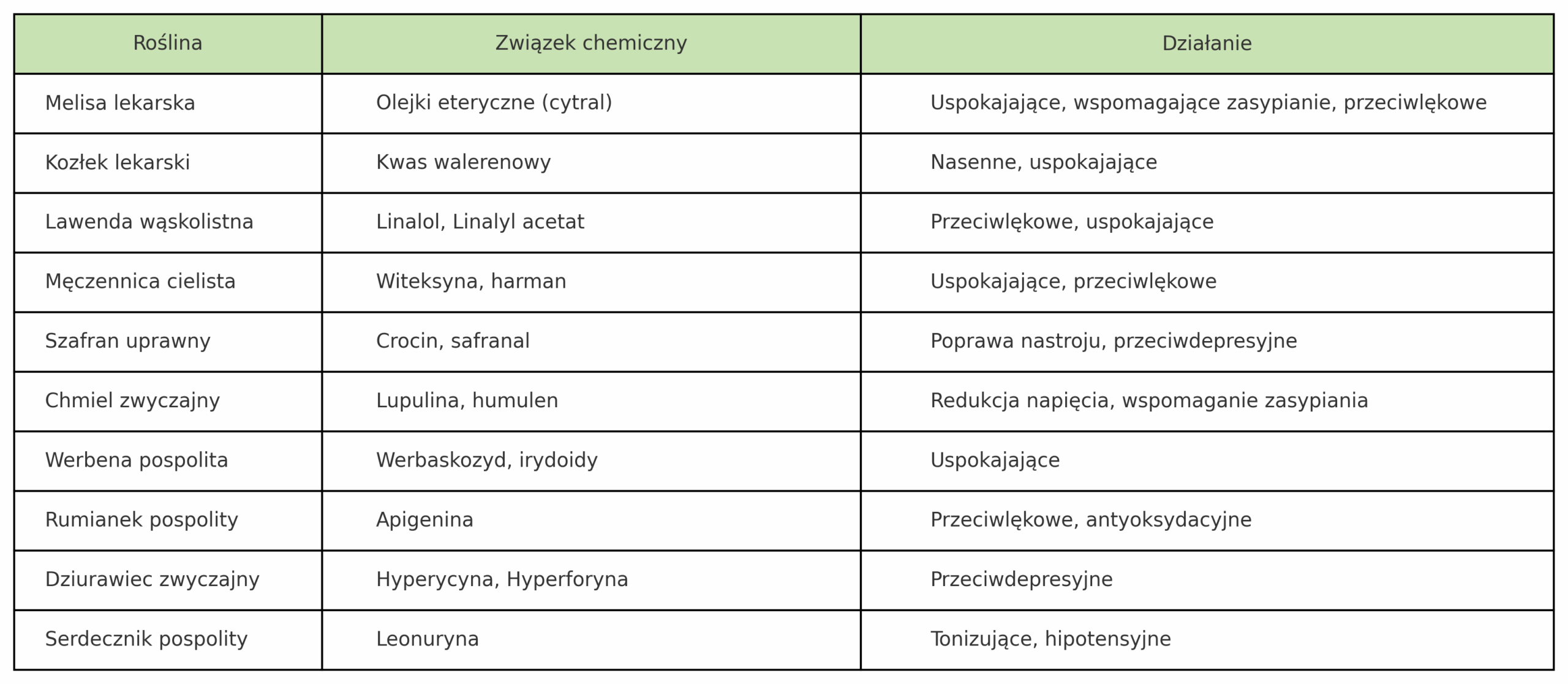
Jakie efekty daje stosowanie tych ziół?
- Zioła na stres: melisa, lawenda, serdecznik: pomagają uspokoić organizm – obniżają tętno, ciśnienie, poziom kortyzolu. Są naturalnym wsparciem w sytuacjach stresowych i przy nerwowości.
- Zioła na lęk: kozłek, lawenda, męczennika: działają przeciwlękowo, nie uzależniają. Mogą być alternatywą dla leków uspokajających.
- Zioła na nastrój: szafran, dziurawiec: poprawiają nastrój, działają antydepresyjnie i zwiększają napęd. Potwierdzono, że są skuteczne w łagodnych i umiarkowanych zaburzeniach depresyjnych.
Jak widzisz, zioła to nie tylko ładna ozdoba na łąkach. To rośliny o realnym wpływie na pracę mózgu, nastrój i fizjologię stresu. Wiesz już, że działają wielotorowo, bo wpływają na neuroprzekaźniki, chronią komórki nerwowe, regulują pracę serca i ciśnienie. Dodatkowo to wszystko jest potwierdzone badaniami klinicznymi.
Zioła na uspokojenie – jak je bezpiecznie stosować?
Znasz już sposób, w jaki działają zioła na uspokojenie. Warto teraz przyjrzeć się temu, jak je bezpiecznie stosować. Zwłaszcza, jeżeli chodzi o kobiety w ciąży, karmiące i dzieci.
Zioła na uspokojenie – dawkowanie i czas stosowania
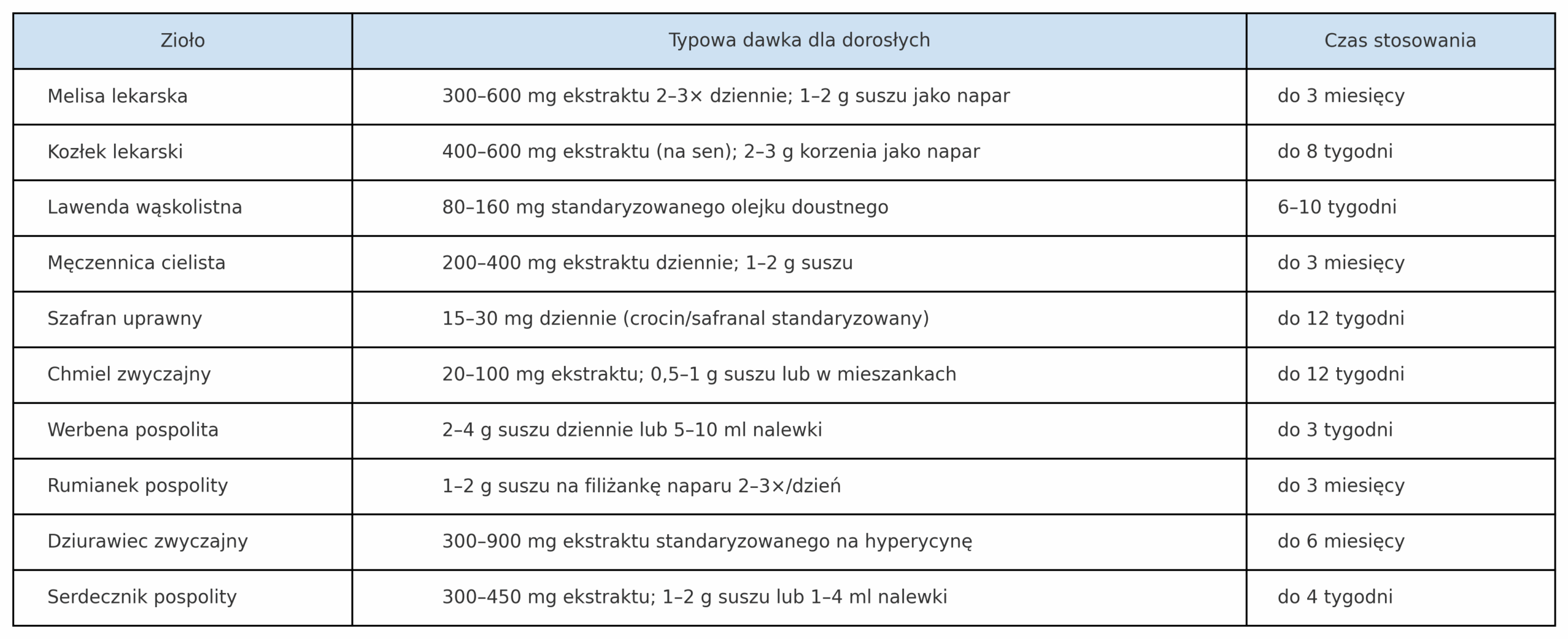
Uwaga! Nie stosuj ciągłej suplementacji ziołami bez nadzoru lekarza!
Zioła na uspokojenie – interakcje
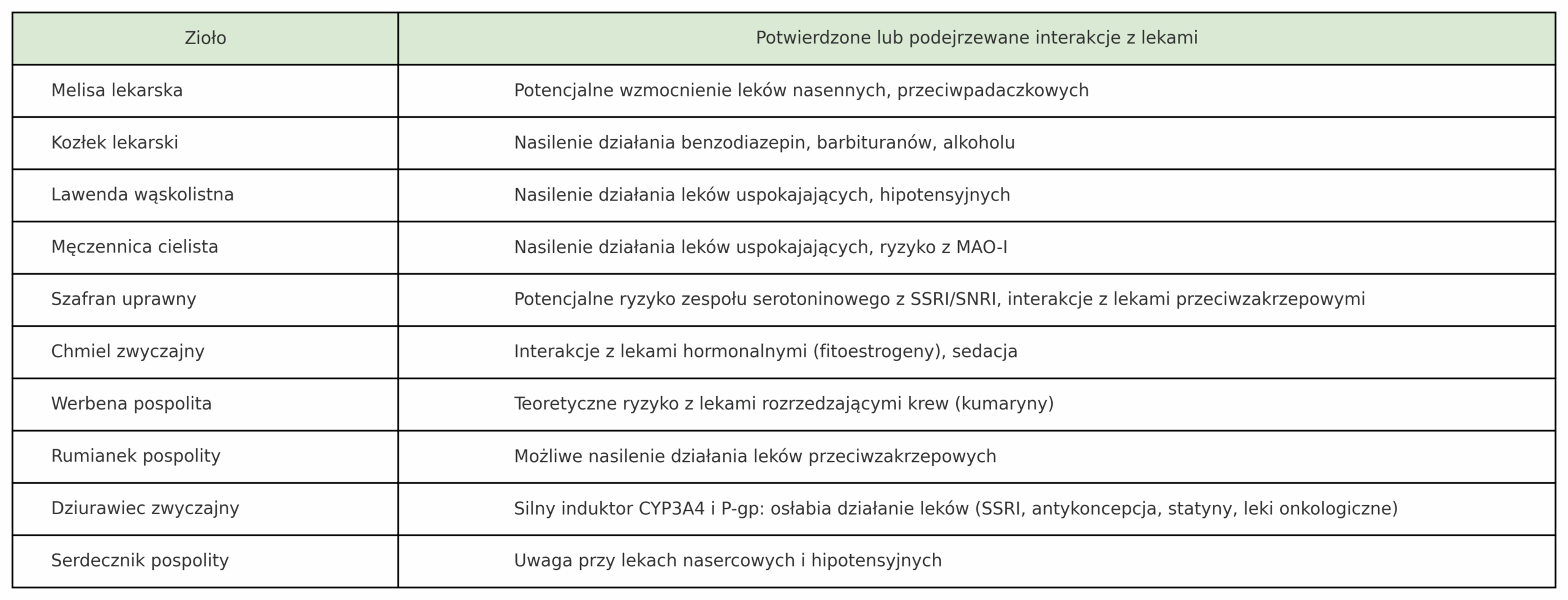
Jeżeli zażywasz jakiekolwiek leki czy suplementy diety, przed zastosowaniem ziół skonsultuj się z lekarzem lub farmaceutą, aby uniknąć interakcji.
Zioła na uspokojenie – przeciwwskazania i szczególna ostrożność
Zioła na uspokojenie – główne przeciwwskazania
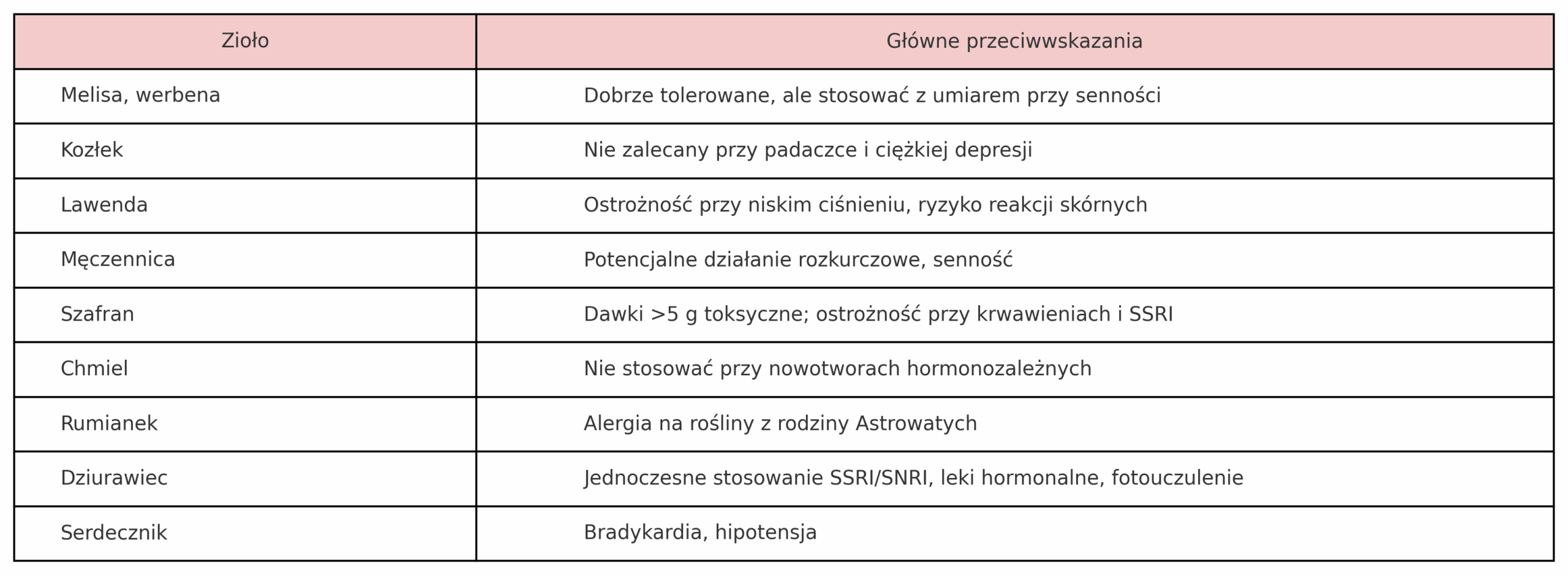
Zioła na uspokojenie w ciąży i podczas karmienia
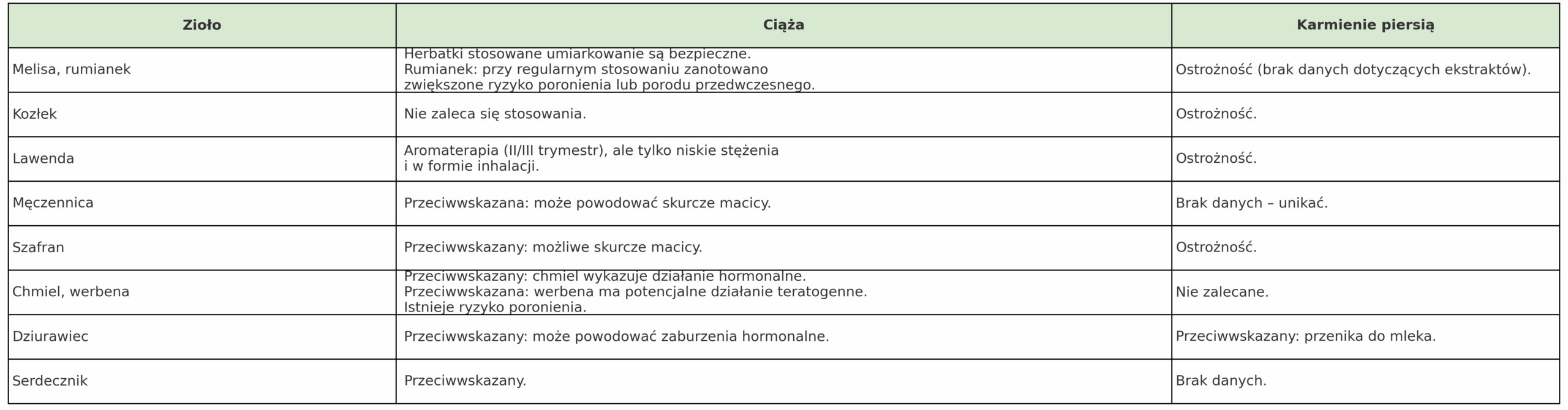
Stosowanie ziół na uspokojenie w ciąży i podczas laktacji tylko po konsultacji z lekarzem.
Zioła na uspokojenie dla dzieci
W przypadku dzieci stosowanie ziół uspokajających jest ograniczone. Dotyczy to zwłaszcza tych w wieku 0-12 lat. Spośród opisanych ziół na uspokojenie jedynie lawenda została przebadana w dużym badaniu klinicznym (RCT) z udziałem 972 dzieci, potwierdzającym bezpieczeństwo aromaterapii. Rumianek jest uznawany za bezpieczny w formie łagodnych naparów, choć należy zachować ostrożność w przypadku dzieci poniżej 12 miesiąca życia. Melisa może być stosowana u starszych dzieci w postaci herbatki.
Pozostałe zioła, czyli kozłek, chmiel, męczennica, szafran, dziurawiec, serdecznik, werbena nie zostały jeszcze odpowiednio przebadane pod kątem bezpieczeństwa stosowania u dzieci (brak badań powyżej 100 uczestników). Ich stosowanie nie jest zatem zalecane bez nadzoru pediatrycznego.
Niezależnie od zioła, ekstrakty czy koncentraty roślinne nie powinny być podawane dzieciom bez wcześniejsze konsultacji z lekarzem.
Czy po ziołach na uspokojenie można prowadzić samochód?
Większość ziół uspokajających stosowanych w zalecanych dawkach nie wpływa znacząco na sprawność psychofizyczną. Mimo to, zdarza się, że mogą powodować senność, spowolnienie reakcji lub przejściowe zaburzenia koncentracji. Dotyczy to szczególnie osób wrażliwych. Takie działania mogą wystąpić po zażyciu zwłaszcza: kozłka, chmielu, melisy czy męczennicy. Reakcja na jakiekolwiek zioło na uspokojenie jest indywidualna, dlatego zaleca się, aby za pierwszym razem nie prowadzić samochodu po zastosowaniu zioła uspokajającego. Szczególną ostrożność powinny zachować osoby pracujące przy obsłudze maszyn.
Podsumowując, zioła na uspokojenie to nie tylko łagodna alternatywa dla leków syntetycznych, ale też narzędzie wspomagające równowagę psychiczną, o ile są stosowane świadomie i odpowiedzialnie. Pamiętaj, że naturalne nie zawsze znaczy bezpieczne. Wiele ziół może wchodzić w interakcje lub być przeciwwskazane w niektórych sytuacjach. Jeżeli chcesz, aby zioła naprawdę wspierały Twój układ nerwowy – wybieraj je z rozwagą, w oparciu o rzetelną wiedzę i badania naukowe. Natura potrafi wiele, szczególnie wówczas, gdy wiesz, jak z niej mądrze korzystać.
Z zielarskim pozdrowieniem

⚠️ Informacje w artykule mają charakter edukacyjny. Nie zastępują porady lekarskiej. Przed zastosowaniem ziół skonsultuj się z lekarzem lub farmaceutą.
Bibliografia
[1] Khom S, Baburin I, Timin EN, Hohaus A, Trauner G, Hering S. Valerenic acid potentiates and inhibits GABA(A) receptors: molecular mechanism and subunit specificity. Neuropharmacology. 2016;110:353–365. doi:10.1016/j.neuropharm.2016.08.004
[2] Franco L, Sánchez C, Bravo R, Rodríguez AB, Barriga C, Romero E, Cubero J. The sedative effect of non-alcoholic beer in healthy female nurses. PLoS One. 2015;10(7):e0130083. doi:10.1371/journal.pone.0130083
[3] Kennedy DO, Okello EJ, Chazot PL, Howes MJ, Haskell CF, Jackson PA. Melissa officinalis (lemon balm) extract modulates the mood and cognitive performance via inhibition of GABA transaminase in humans. Nutrients. 2016;8(11):731. doi:10.3390/nu8110731
[4] Kennedy DO, Okello EJ, Chazot PL, Howes MJ, Haskell CF, Jackson PA. Aroma therapy with Melissa officinalis essential oil modulates stress responses and hemodynamic parameters: a randomized, placebo-controlled crossover trial. J Altern Complement Med. 2022;28(6):450–458. doi:10.1089/acm.2021.0368
[5] Umezu T, Nagano K, Ito H, Kosakai K, Sakaniwa M, Morita M. Anticonflict effects of lavender oil and identification of its active constituents. Pharmacol Biochem Behav. 2016;147:48–55. doi:10.1016/j.pbb.2016.05.003
[6] Appel K, Rose T, Fiebich B, Kammler T, Hoffmann C, Weiss G. Modulation of the GABA system by Passiflora incarnata L. Phytother Res. 2015;29(6):887–893. doi:10.1002/ptr.5344
[7] Akhondzadeh S, Tajalizadekhoob Y, Tamtaji OR, Beiraghdar F, Ghoreishi A.
Crocus sativus L. in the treatment of mild to moderate depression: a double-blind, randomized and placebo-controlled trial. J Affect Disord. 2016;189:291–296. doi:10.1016/j.jad.2015.09.077
[8] Ng QX, Venkatanarayanan N, Ho CYX. Clinical use of Hypericum perforatum (St John’s wort) in depression: a meta-analysis. J Affect Disord. 2017;210:211–221. doi:10.1016/j.jad.2016.12.048
[9] Ozarowski M, Mikolajczak PL, Bogacz A, Seremak-Mrozikiewicz A, Jędrzejczak R, Kujawski R, Wielgus K, Sawikowska A, Krajka-Kuźniak V, Kujawska M. Evaluation of safety and efficacy of Leonurus cardiaca L. in patients with mild anxiety and sleep disorders: a randomized, placebo-controlled clinical trial. Phytomedicine. 2018;45:31–37. doi:10.1016/j.phymed.2018.03.046
[10] Miraj S, Rafieian-Kopaei M, Kiani S. Melissa officinalis L.: a review study with an antioxidant prospective. J Evid Based Complement Alternat Med. 2016;2016:1–7. doi:10.31083/j.jfbs1402016
[11] Alja’afreh IY, Alaatabi RM, Aldoghachi FE, Al‑Kury LT, Alqaraleh M, Abdulrahman MA, et al. Study the antioxidant of Matricaria chamomilla (Chamomile) powder: in vitro and vivo. Res Biotechnol. 2023;8(1):63–72. doi:10.21931/RB/2023.08.01.63
[12] Kubica P, Bąk J, Ludwiczak A, Parzonko A, Głowacka A, Marciniak B, et al. Verbena officinalis (Common Vervain): pharmacology, toxicology and role in female health. Planta Med. 2020;86(18):1241–1257. doi:10.1055/a-1232-5758
[13] Hosseini SA, Heydari A, Vakili MA, Moghadam SH, Tazyky SA. Effect of lavender essence inhalation on the level of anxiety and blood cortisol in candidates for open-heart surgery. Iran J Nurs Midwifery Res. 2016;21(4):397–401. doi:10.4103/1735-9066.185582
[14] Zanoli P, Zavatti M.
Pharmacognostic and pharmacological profile of Humulus lupulus L. J Ethnopharmacol. 2018;222:102–116. doi:10.1016/j.jep.2018.03.027
[15] Srivastava JK, Shankar E, Gupta S.
Chamomile: A herbal medicine of the past with a bright future. Mol Med Rep. 2016;3(5):895–901. doi:10.3892/mmr.2016.6247
[16] EMA. Community herbal monograph on Melissa officinalis L., folium. London: European Medicines Agency; 2013. EMA/HMPC/89714/2010 Rev.1.
[17] Kasper S, Dienel A. Multicenter, randomized, double-blind, placebo-controlled trial on the efficacy and safety of a valerian/hops extract in patients with insomnia. Sleep Med. 2017;38:5–13. doi:10.1016/j.sleep.2017.06.006
[18] EMA. Community herbal monograph on Lavandula angustifolia Miller, aetheroleum. London: European Medicines Agency; 2016. EMA/HMPC/759852/2016.
[19] EMA. Community herbal monograph on Matricaria recutita L., flos. London: European Medicines Agency; 2015. EMA/HMPC/562008/2007 Rev.1.
[20] EMA. Community herbal monograph on Valeriana officinalis L., radix. EMA/HMPC/136022/2008 Rev.1.
[21] Shojaii A, Abdollahi Fard M.
Review of pharmacological properties of Passiflora incarnata L. Pharmacogn Rev. 2015;9(17):62–66. doi:10.4103/0973-7847.162103
[22] EMA. Community herbal monograph on Humulus lupulus L., flos. EMA/HMPC/418902/2005 Rev.1.
[23] Tuszyński PK, et al. Vademecum farmaceutyczne. Leki i ciąża: bezpieczna farmakoterapia i suplementacja kobiety ciężarnej. Kraków: Wydawnictwo Farmaceutyczne; 2020. ISBN: 978‑83‑957414‑4‑9
[24] Tuszyński PK, et al. Zeszyty apteczne. Ziołolecznictwo w praktyce. Kraków: Wydawnictwo Opieka.Farm; 2019. ISBN 978‑83‑955131‑1‑4
[25] e-lactancia.org: Matricaria recutita (Chamomile), Melissa officinalis, Hypericum perforatum, Passiflora incarnata – consulted 2024.
[26] drlact.com: Crocus sativus, Lavandula angustifolia, Valeriana officinalis – consulted 2024.
[27] Kritsidima M, Newton T, Asimakopoulou K. The effects of lavender scent on dental patient anxiety levels: a cluster randomized-controlled trial. Community Dent Oral Epidemiol. 2010;38(1):83–87. doi:10.1111/j.1600-0528.2009.00516.x
[28] Perry R, Terry R, Watson LK, Ernst E. Is lavender an anxiolytic drug? A systematic review of randomised clinical trials. Phytomedicine. 2012;19(8-9):825–835. Updated 2017. doi:10.1016/j.phymed.2012.02.013
[29] National Center for Complementary and Integrative Health (NCCIH). Chamomile. Updated 2020. https://www.nccih.nih.gov/health/chamomile
[30] LactoMed: Melissa officinalis. e-lactancia.org. Updated 2024.
https://www.e-lactancia.org/breastfeeding/melissa-officinalis/product/
[31] Williamson EM, Driver S, Baxter K. Stockley’s Herbal Medicines Interactions. 2nd ed. London: Pharmaceutical Press; 2016.







